Hội chứng Marfan ở người có chân tay dài ngón tay dài là một rối loạn di truyền ảnh hưởng đến mô liên kết (là các sợi hỗ trợ, kết nối cơ quan và các cấu trúc khác trong cơ thể). Vì mô liên kết có ở khắp cơ thể nên hội chứng Marfan ảnh hưởng đến sự phát triển và chức năng nhiều cơ quan. Tuy nhiên hội chứng này thường ảnh hưởng nhiều nhất đến tim, mắt, mạch máu và xương.
Hội chứng Marfan là gì?
Hội chứng Marfan được đặt tên theo bác sĩ người Pháp Antoine Marfan, người đầu tiên miêu tả rối loạn này vào năm 1896, được Francesco Ramirez xác định có liên quan tới gen năm 1991. Trong hội chứng Marfan, một đột biến di truyền gây khiếm khuyết trong việc sản sinh fibrillin (là một protein tìm được trong mô liên kết).
Hội chứng Marfan có tần suất mắc 1/5000, mang tính di truyền trội (con của bệnh nhân Marfan có xác suất bị bệnh là 50%). Khoảng 25–30% trường hợp là do đột biến, không có tiền sử gia đình. Các dấu hiệu của hội chứng Marfan thay đổi, khác nhau ngay cả với những người trong cùng gia đình. Có người chỉ bị nhẹ, có người gặp biến chứng nguy hiểm.
Triệu chứng thường gặp
Các triệu chứng của tình trạng này có thể xuất hiện trong giai đoạn phôi thai và trẻ nhỏ hoặc sau này trong cuộc sống. Một số triệu chứng có thể nặng dần theo tuổi tác, bao gồm: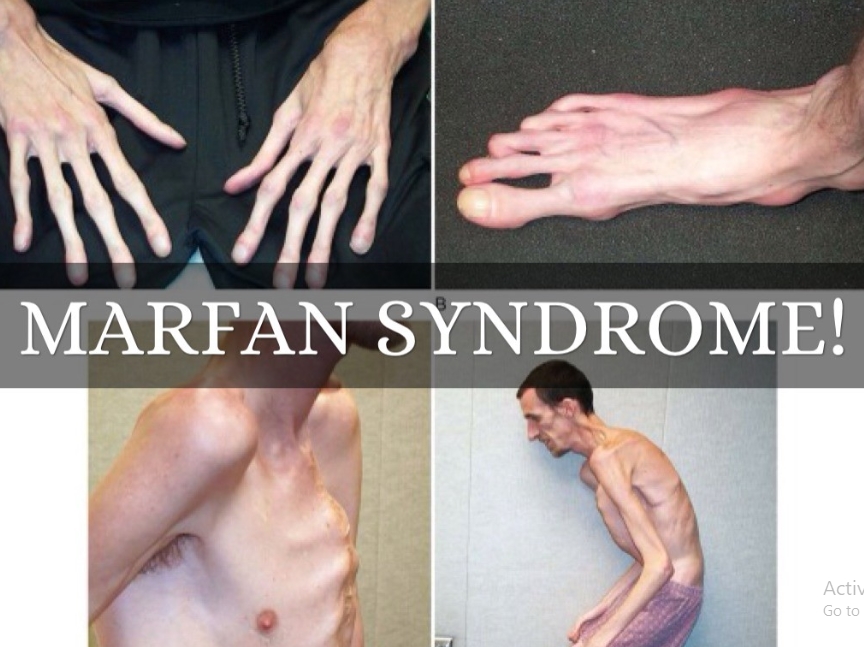
Hệ thống xương
Rối loạn này biểu hiện khác nhau ở mỗi người. Các triệu chứng có thể nhìn thấy thì xuất hiện ở xương và khớp xương. Các triệu chứng có thể nhìn thấy bao gồm:
- Chiều cao bất thường;
- Chân dài;
- Bàn chân phẳng và to;
- Khớp lỏng lẻo;
- Những ngón tay mỏng và dài;
- Cột sống bị cong;
- Xương ngực (xương ức) nhô ra hoặc lún bên trong;
- Răng nhiều, mọc dày.
Tim và máu
Các triệu chứng không nhìn thấy thì xuất hiện trong tim và mạch máu. Động mạch chủ – các mạch máu lớn vận chuyển máu từ trái tim – có thể bị phình to, tình trạng này có thể không có triệu chứng. Tuy nhiên, nó có nguy cơ bị vỡ và đe dọa đến tính mạng. Bạn hãy gặp bác sĩ ngay lập tức nếu bị đau ngực, khó thởhoặc ho mà không kiểm soát được.
Mắt
Những người bị hội chứng Marfan thường có vấn đề về mắt. Khoảng 1/6 người bị tình trạng này sẽ bị “trật một phần ống kính” trong một hoặc cả hai mắt. Tình trạng cận thị nặng cũng rất phổ biến. Nhiều người bị hội chứng Marfan cần phải đeo kính hoặc kính áp tròng để nhìn rõ hơn. Bên cạnh đó, họ thường mắc phải tình trạng đục thủy tinh thể khởi phát sớm và tăng nhãn áp.
Khi nào bạn cần phải gặp bác sĩ?
Nếu bạn có bất kỳ dấu hiệu hoặc triệu chứng nêu trên hoặc có bất kỳ câu hỏi nào, xin vui lòng tham khảo ý kiến bác sĩ. Cơ địa của mỗi người là khác nhau. Vì vậy hãy hỏi ý kiến bác sĩ để lựa chọn được phương án thích hợp nhất.
Nguyên nhân gây bệnh
Hội chứng Marfan được gây ra bởi sự thay đổi các gen có vai trò kiểm soát quy trình sản xuất fibrillin của cơ thể, đây là một thành phần thiết yếu của các mô liên kết, quyết định độ bền và độ đàn hồi của các mô.
Trong hầu hết các trường hợp, hội chứng Marfan được di truyền từ cha mẹ nhưng những người không có bệnh sử gia đình vẫn mắc bệnh này, tỷ lệ là 1/4. Bệnh xuất hiện với tỷ lệ như nhau ở cả nam giới và nữ giới, những người có 50% nguy cơ truyền gen cho con cái của họ. Hội chứng Marfan là do bẩm sinh nhưng có thể không chẩn đoán được cho đến khi bệnh nhân đạt độ tuổi thiếu niên hoặc sau đó. Người bị hội chứng Marfan có gen khiếm khuyết như nhau nhưng không phải ai cũng gặp các triệu chứng tương tự cũng như cùng một mức độ.
Nguy cơ mắc phải
Hội chứng Marfan là một tình trạng khá phổ biến, ảnh hưởng đến 1/5 000 người. Tình trạng này có thể xuất hiện ở mọi người và mọi lứa tuổi.
Tuy nhiên, bạn có thể kiểm soát bệnh này bằng cách giảm thiểu các yếu tố nguy cơ. Hãy tham khảo bác sĩ để biết thêm thông tin chi tiết.
Những yếu tố làm tăng nguy cơ bị hội chứng Marfan?
Đây là một tình trạng di truyền nên yếu tố nguy cơ lớn nhất chính là di truyền từ cha mẹ bị mắc tình trạng này.
Điều trị hiệu quả
Những thông tin được cung cấp không thể thay thế cho lời khuyên của các chuyên viên y tế. Hãy luôn tham khảo ý kiến bác sĩ.
Việc chẩn đoán hội chứng Marfan tương đối khó khăn vì nhiều rối loạn mô liên kết có dấu hiệu và triệu chứng tương tự.
Bác sĩ cần phải phải nhận biết được các triệu chứng và hỏi về bệnh sử gia đình để xác định và chẩn đoán hội chứng Marfan. Trong một số trường hợp, một người có thể có một số đặc điểm của hội chứng Marfan nhưng không thể kết luận họ bị mắc hội chứng Marfan. Vì vậy, bác sĩ có thể tiến hành thêm một số phương pháp kiểm tra như sau:
Kiểm tra tim
Nếu bác sĩ nghi ngờ bạn bị hội chứng Marfan thì họ có thể đề nghị siêu âm tim. Bác sĩ sẽ sử dụng sóng âm để chụp hình ảnh của tim đang co bóp, kiểm tra tình trạng của van tim và kích thước của động mạch chủ. Các hình thức kiểm tra bằng hình ảnh khác bao gồm chụp cắt lớp vi tính (CT scan) và chụp cộng hưởng từ (MRI).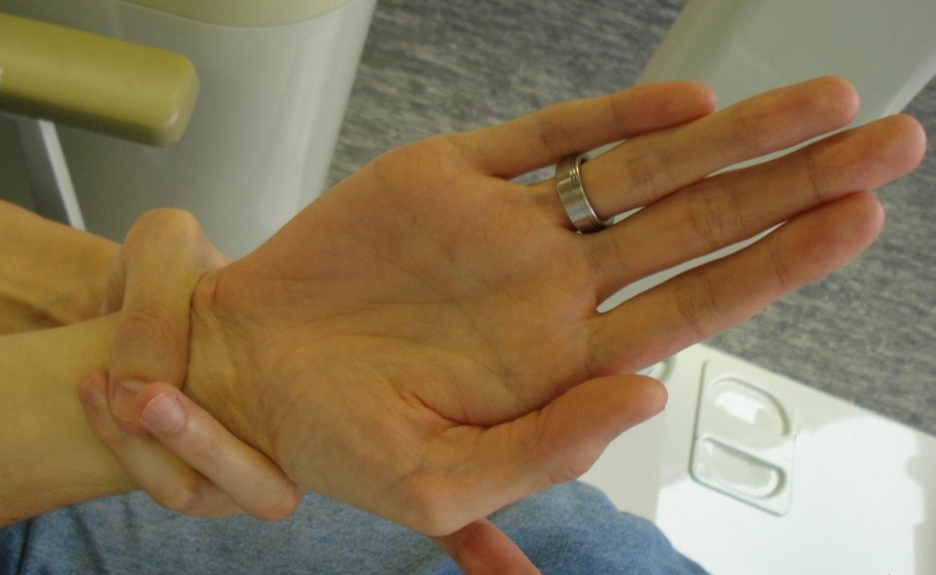
Nếu bạn được chẩn đoán mắc hội chứng Marfan thì sẽ cần phải siêu âm tim thường xuyên để theo dõi kích thước và tình trạng của động mạch chủ.
Kiểm tra mắt
Việc khám mắt có thể cần thiết, bao gồm:
- Kiểm tra đèn khe. Quy trình này kiểm tra xem các thấu kính có bị lệch hay không, có bị đục thủy tinh thể hoặc tách võng mạc hay không. Bác sĩ sẽ nhỏ thuốc vào mắt của bạn để mắt giãn ra trong lúc tiến hành kiểm tra;
- Kiểm tra áp lực mắt. Để kiểm tra xem bạn có mắc bệnh tăng nhãn áp hay không, bác sĩ nhãn khoa có thể đo áp suất bên trong nhãn cầu bằng cách chạm vào nó bằng một công cụ đặc biệt. Bác sĩ thường cho bạn sử dụng thuốc tê nhỏ mắt trước khi tiến hành.
Xét nghiệm di truyền
Nếu kết quả từ các xét nghiệm tiêu chuẩn để kiểm tra hội chứng Marfan không rõ ràng thì bác sĩ sẽ tiến hành xét nghiệm di truyền. Bạn nên gặp cố vấn về di truyền trước khi lập gia đình, để xem khả năng truyền lại hội chứng Marfan cho những đứa con của bạn có cao hay không.
Phương pháp nào dùng để điều trị hội chứng Marfan?
Hiện tại, các bác sĩ không có cách nào chữa trị hội chứng Marfan. Phương pháp điều trị thường tập trung vào việc giảm bớt tác động của các triệu chứng khác nhau ở các bộ phận khác nhau:
Tim mạch
Nếu bạn mắc phải hội chứng Marfan, động mạch sẽ phình to, làm tăng nguy cơ xuất hiện các vấn đề về tim. Bạn hãy thường xuyên tham khảo ý kiến của chuyên gia về tim. Nếu vấn đề tồn tại ở van tim, bác sĩ có thể cho bạn sử dụng các loại thuốc như thuốc chẹn bêta (mà làm giảm huyết áp) hoặc phẫu thuật thay thế.
Xương và khớp
Kiểm tra sức khỏe hàng năm giúp phát hiện sự thay đổi của xương sống hay xương ức, việc kiểm tra đặc biệt quan trọng đối với những thanh thiếu niên tăng trưởng nhanh. Bác sĩ có thể đề nghị chỉnh hình hoặc đề nghị phẫu thuật, đặc biệt là nếu sự tăng trưởng nhanh chóng của hệ thống xương gây ra vấn đề cho tim hoặc phổi.
Tầm nhìn
Khám mắt thường xuyên giúp phát hiện các vấn đề về tầm nhìn. Bác sĩ nhãn khoa có thể đề nghị bạn sử dụng kính, kính áp tròng hoặc phẫu thuật, tùy thuộc vào tình trạng của bạn.
Phổi
Bạn có nhiều nguy cơ mắc bệnh phổi nếu mắc phải hội chứng Marfan. Vì vậy, bạn không nên hút thuốc lá. Nếu bạn có vấn đề về thở, đau ngực đột ngột hoặc ho khan dai dẳng thì hãy gặp bác sĩ ngay lập tức.
Lời khuyên của thầy thuốc
Hiện tại chưa có một test chẩn đoán nào có thể xác định được liệu một đứa trẻ chưa ra đời bị mắc hội chứng Marfan hay không. Tư vấn về di truyền giúp cho những gia đình mang gene bệnh hiểu được nguy cơ của họ. Khám bệnh định kỳ ít nhất mỗi năm 1 lần được khuyến cáo để theo dõi sự tiến triển của bệnh và điều trị triệu chứng nếu có. Kháng sinh cần được dùng trước các thủ thuật răng miệng hoặc phẫu thuật để dự phòng viêm nội tâm mạc nhiễm khuẩn. Chế độ sinh hoạt hợp lý để giảm gánh nặng cho tim, tránh gắng sức quá mức, mang vác vật nặng, chơi thể thao cường độ cao. Hội chứng Marfan có triệu chứng của phình động mạch chủ cần được kiểm tra thường xuyên bằng Xquang và siêu âm.
Chế độ sinh hoạt phù hợp
Bạn nên được tư vấn di truyền trước khi sinh con nếu bạn mắc phải hội chứng Marfan. Tuy nhiên, khoảng 1/4 trường hợp mắc phải hội chứng Marfan là do sự khiếm khuyết gen tự phát, khiến cho việc dự đoán cũng như ngăn ngừa bệnh hoàn toàn là bất khả thi. Để ngăn ngừa các biến chứng mang thai tiềm tàng do hội chứng Marfan gây ra, bạn hãy đi gặp bác sĩ để được kiểm tra sức khỏe thường xuyên.
from Healthyblog https://ift.tt/31Vbcli











 Tránh biến chứng khi điều trị prednisolone
Tránh biến chứng khi điều trị prednisolone