Hội chứng tăng áp lực nội sọ là gì?
Tăng áp lực nội sọ (ICP) là sự gia tăng áp lực xung quanh não bộ. Nó có thể gây ra do sự gia tăng lượng chất lỏng xung quanh bộ não, ví dụ như gia tăng lượng dịch não tủy tự nhiên – vùng đệm của não, chảy máu vào trong não do chấn thương hoặc một khối u bị vỡ.
Tăng áp lực nội sọ cũng có thể do mô não tự sưng lên, do chấn thương hoặc do bệnh lý như chứng động kinh. Tăng áp lực nội sọ có thể là kết quả của một chấn thương não và nó cũng có thể gây ra chấn thương não.
Tăng áp lực nội sọ là một tình trạng đe dọa tính mạng. Một người có các triệu chứng tăng áp lực nội sọ cần được đi cấp cứu ngay lập tức.
Triệu chứng
Những dấu hiệu và triệu chứng hội chứng tăng áp lực nội sọ là gì?
Các triệu chứng tăng áp lực nội sọ phổ biến là:
- Nhức đầu
- Buồn nôn
- Ói mửa
- Tăng huyết áp
- Giảm các khả năng về tinh thần
- Nhầm lẫn về thời gian, sau đó vị trí và những người xung quanh khi áp lực tăng xấu đi
- Nhìn đôi
- Con ngươi không đáp ứng với những thay đổi của ánh sáng
- Thở nông
- Co giật
- Mất ý thức
- Hôn mê
Những dấu hiệu tăng áp lực nội sọ này có thể chỉ ra những tình trạng nghiêm trọng khác ngoài hội chứng như một cơn đột quỵ, một khối u não hoặc một chấn thương đầu gần đây.
Các dấu hiệu tăng áp lực nội sọ ở trẻ
Tăng áp lực nội sọ ở trẻ có thể là kết quả của chấn thương, như ngã khỏi giường hoặc có thể là một dấu hiệu của sự lạm dụng trẻ em được gọi là hội chứng rung lắc ở trẻ – tình trạng mà trẻ nhỏ bị đối xử thô bạo đến mức gây chấn thương não.
Các triệu chứng tăng áp lực nội sọ ở trẻ bao gồm những dấu hiệu tương tự ở người lớn, cộng thêm một số dấu hiệu đặc trưng cho trẻ dưới 12 tháng tuổi. Do các tấm xương bao quanh sọ của trẻ nhỏ mềm hơn ở trẻ lớn và người lớn, chúng có thể di chuyển xa nhau ở trẻ sơ sinh bị tăng áp lực nội sọ. Trường hợp này được gọi là tách đường nối hộp sọ. Tăng áp lực nội sọ cũng có thể gây thóp, chỗ mềm trên đỉnh đầu của trẻ, lồi ra ngoài.
Bạn có thể gặp các triệu chứng khác không được đề cập. Nếu bạn có bất kỳ thắc mắc nào về các dấu hiệu bệnh, hãy tham khảo ý kiến bác sĩ.
Khi nào bạn cần gặp bác sĩ?
Nếu bạn hoặc người thân của bạn có bất kỳ dấu hiệu hoặc triệu chứng nêu trên hoặc có bất kỳ câu hỏi nào, xin vui lòng tham khảo ý kiến bác sĩ. Cơ địa mỗi người là khác nhau. Vì vậy hãy hỏi ý kiến bác sĩ để lựa chọn được phương án thích hợp nhất.
Nguyên nhân
Nguyên nhân nào gây ra tăng áp lực nội sọ (ICP)?
- Quá nhiều dịch não tủy (chất lỏng xung quanh bộ não và tủy sống)
- Chảy máu vào trong não
- Não sưng phù
- Phình mạch não
- Máu đọng lại ở một số vùng của não
- Các chấn thương vùng đầu
- Khối u não
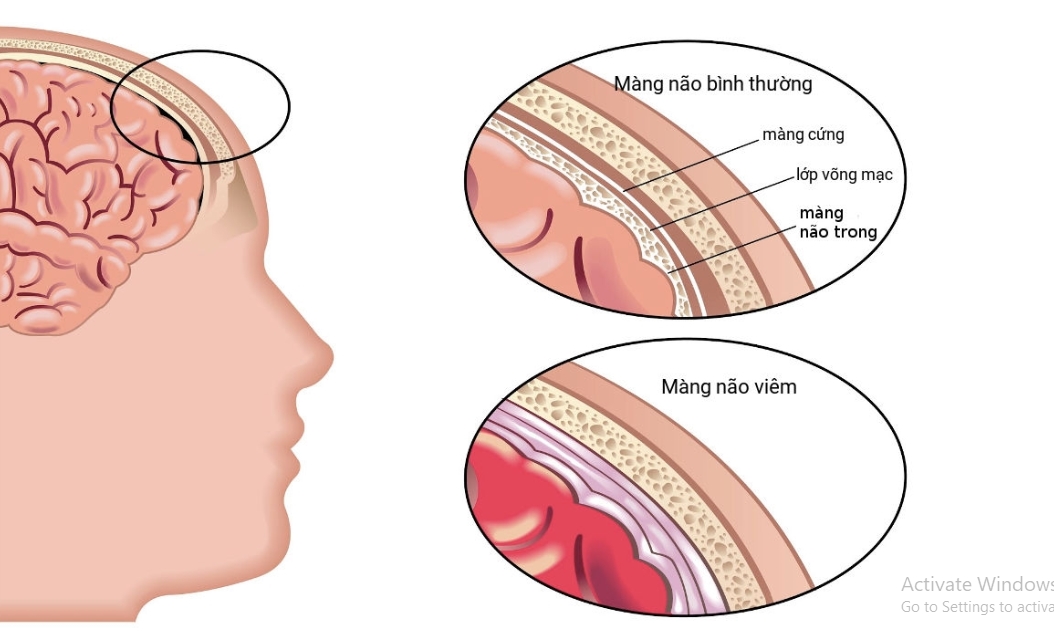
- Nhiễm trùng như viêm não hay viêm màng não
- Não úng thủy
- Cao huyết áp
- Đột quỵ
Chẩn đoán & điều trị
Những thông tin được cung cấp không thể thay thế cho lời khuyên của các chuyên viên y tế. Hãy luôn tham khảo ý kiến bác sĩ.
Những kỹ thuật y tế nào dùng để chẩn đoán tăng áp lực nội sọ?
Để chẩn đoán bệnh , bác sĩ có thể thực hiện những việc sau:
- Bệnh sử y tế và thăm khám lâm sàng bao gồm khám thần kinh để kiểm tra các giác quan, sự cân bằng và trạng thái tinh thần.
- Chọc dò tủy sống (còn gọi là chọc thắt lưng) để đo áp lực dịch não tủy.
- Chụp CT là chẩn đoán hình ảnh tiêu chuẩn vàng, tạo ra một loạt các hình ảnh X-quang cắt ngang vùng đầu và não.
- Chụp cộng hưởng từ (MRI) (sử dụng sau khi đã có các đánh giá sơ bộ) sử dụng từ trường để phát hiện những thay đổi tinh tế trong nhu mô não được hiển thị chi tiết hơn so với phim chụp X-quang hoặc CT.
Những phương pháp nào dùng để điều trị tăng áp lực nội sọ?
Mục tiêu cấp bách nhất của điều trị tăng áp lực nội sọ là làm giảm áp lực bên trong hộp sọ. Mục tiêu tiếp theo là giải quyết các tình trạng cơ bản.
Phương pháp điều trị hiệu quả để giảm áp lực bao gồm dẫn lưu chất lỏng với một ống bắc cầu qua một lỗ nhỏ ở hộp sọ hoặc thông qua tủy sống. Các loại thuốc mannitol và muối ưu trương có thể làm giảm áp lực nội sọ. Chúng hoạt động bằng cách loại bỏ chất lỏng ra khỏi cơ thể. Nếu bác sĩ lo lắng có thể làm áp lực nội sọ tồi tệ hơn do tăng huyết áp, các thuốc an thần có thể được sử dụng.
Các phương pháp điều trị tăng áp lực nội sọ ít phổ biến hơn bao gồm:
- Loại bỏ một phần của hộp sọ
- Sử dụng thuốc gây mê
- Làm lạnh cơ thể hoặc làm giảm thân nhiệt
Chế độ sinh hoạt phù hợp
Những thói quen sinh hoạt nào giúp bạn quản lý hội chứng tăng áp lực nội sọ?
Bạn không thể ngăn chặn tăng áp lực nội sọ, nhưng có thể ngăn ngừa chấn thương sọ não. Luôn đội mũ bảo hiểm khi đi xe hoặc chơi các môn thể thao đối kháng. Đeo dây an toàn khi lái xe và giữ chỗ ngồi càng xa bảng điều khiển hoặc ghế trước mặt càng tốt. Luôn đặt trẻ vào ghế an toàn riêng cho trẻ em.
Ngã tại nhà là một nguyên nhân phổ biến gây chấn thương sọ não, đặc biệt với những người cao tuổi. Vì vậy, bạn hãy cố gắng giữ cho sàn nhà khô và gọn gàng. Nếu cần thiết, cài đặt tay vịn.
Nếu bạn có bất kỳ câu hỏi nào, hãy tham khảo ý kiến bác sĩ để được tư vấn phương pháp hỗ trợ điều trị tốt nhất.
Nếu vẫn chưa yên tâm, bạn có thể tham khảo bài giảng chứng tăng áp lực nội sọ.
Đại cương
Áp lực nội sọ là kết quả của áp lực riêng của từng khu vực, cụ thể có 3 khu vực đó là nhu mô não 88%, dịch não tủy chiếm 9% thể tích và mạch máu 3%.
Áp lực nội sọ trung bình là 10 – 12cmH20.
Trong thực hành, chấp nhận áp lực nội sọ thông qua áp lực dịch não tủy bình thường 7 – 20 cm H2O khi nằm, chọc dò thắt lưng. Khi áp lực dịch não tủy (25 cm H2O hay khi áp lực nội sọ trên 15 mmHg là tăng áp lực nội sọ.
Cơ chế bệnh sinh
Có 3 cơ chế cơ bản gây tăng áp lực nội sọ, đó là phù não, não úng thủy và ứ trệ tuần hoàn; các cơ chế đó có thể đơn độc hoặc phối hợp.
Phù não
Phù não là hậu quả của ứ nước trong nhu mô não, là cơ chế thường gặp nhất chia làm 2 loại phù nội và ngoại bào.
Phù tế bào (phù độc tế bào – oedème cytotoxique) được chia làm hai loại đó là loại có tổn thương màng tế bào làm cho nước từ ngoài bào đi vào tế bào gặp trong thiếu máu cục bộ não (nhủn não), ngộ độc CO, muối thiếc, hexachlorofène, chấn thương sọ não. Loại thứ hai là do áp lực thẩm thấu huyết tương thấp làm cho nước đi vào tế bào (trường hợp này không có tổn thương màng tế bào) gọi là phù thẩm thấu gặp trong hạ Na+ máu (lọc máu, ngộ độc nước…).
Phù ngoại bào (phù nguồn gốc mạch – do tổn thương hàng rào máu – não) là phù kẻ gặp xung quanh u não, tụ máu nội não, chấn thương sọ não, thiếu máu não, viêm não, não – màng não, apxe não.
Não úng thủy
Tăng tiết dịch não tủy: U đám rối mạch mạc, u màng não kề với đám rối mạch mạc.
Rối loạn hấp thụ dịch não tủy trong viêm màng não dày dính thường kèm theo tắc nghẽn lưu thông dịch não tủy.
Tắc nghẽn lưu thông dịch não tủy gặp trong u não, apxe não, tụ máu trong não…
Ứ trệ tuần hoàn
Nguồn gốc tĩnh mạch: Viêm tắc tĩnh mạch ở sọ, u chèn ép, máu tụ, tăng áp lực trong lồng ngực, bệnh nhân vật vã.
Nguồn gốc mao mạch: Thường do tổn thương tổ chức não gây tích lũy tại chỗ các axít chuyển hóa, thiếu O2, tăng CO2 từ đó sinh ra giãn mạch (chủ yếu mao mạch) gây thoát dịch ra khỏi thành mạch gặp trong tăng huyết áp ác tính, sản giật.
Triệu chứng
Lâm sàng
Ðau đầu:
Gặp trong 80% với đặc tính đau đầu ngày càng tăng nhất là nửa đêm về sáng, lúc đầu đau không thường xuyên sau trở nên liên tục cả ngày.
Vị trí rất thay đổi tùy vị trí tổn thương, tùy nguyên nhân, nhưng thường toàn đầu có thể ở vùng trán, thái dương, chẩm, ở mắt, …
Ðau xuyên, nghiến nổ tung đầu, cảm giác như nhịp đập, tăng từng đợt.
Ðau tăng khi vận động, gắng sức, ho hắt hơi do tăng áp lực tĩnh mạch; giảm khi đứng, ngồi.
Dùng thuốc giảm đau chỉ bớút tạm thời còn chống phù não thì giảm kéo dài hơn.
Phản ứng và tư thế người bệnh như đầu quay sang bên bệnh thì giảm đau, nhưng quay về bên lành thì đau tăng (u có cuống ở não thất 4), hoặc cúi đầu xuống (não thất 4)
Có thể tìm những dấu hiệu đặc biệt bằng cách gõ vào hộp sọ, xương mặt gây đau (u gần hộp sọ, tụ máu, …).
Nôn: (68%)
Có thể gặp hiện tượng buồn nôn do kích thích dây X, nôn thường đi sau cơn nhức đầu, nôn dễ dàng (gọi là nôn vọt) thường vào buổi sáng, sau nôn có thể đỡ đau đầu, dùng thuốc chóng nôn ít hiệu quả. Nếu nôn nhiều gây suy kiệt.
Chóng mặt:
Có thể do chèn ép thường xuyên vào vùng tiền đình hoặc do tổn thương trung tâm tiền đình ở thân não hoặc ở vùng thái dương, trán. Chú ý hiện tượng chóng mặt theo tư thế đầu của u hố sau vùng não thất IV.
Rối loạn thị giác:
Giảm thị lực do thay đổi đáy mắt (nhìn mờ).
Ngoài ra có nhìn đôi hay khó nhìn do liệt dây VI. Lúc đầu nhìn mờ chốc lát nhất về sáng rồi giảm về trưa chiều.
Phù gai thị là triệu chứng khách quan nhất, thường là phù hai bên. Tổn thương hố sau phù nhanh hơn.
Ngoài ra có vài triệu chứng khác như:
Ù tai.
Mạch chậm, huyết áp thay đổi có xu hướng tăng.
Nhịp thở: Bình thường, đến giai đoạn sau nhịp nhanh, Cheyne – Stokes (nhất là u hay ápxe hố sau).
Rối loạn thực vật: Toát mồ hôi, lạnh đầu chi có khi đau bụng dữ dội tưởng như cơn đau bụng cấp, táo bón, nhiệt độ có khi tăng, nôn ra chất màu đen (giai đoạn cuối).
Rối loạn tâm thần thường chậm chạp, vô cảm, thờ ơ, rối loạn trí nhớ, thường quên ngược chiều nhiều hơn, ý thức từ u ám, lẫn lộn, ngủ gà hoặc hôn mê. Có khi mất định hướng về không gian, thời gian. Có khi như tâm thần phân liệt nhất là u thái dương.
Có thể có các dấu hiệu thần kinh khi trú: Tùy nguyên nhân nhưng có thể liệt các dây thần kinh sọ não, có hội chứng giao bên, liệt nữa người, hội chứng tiểu não, màng não, động kinh toàn bộ hoặc cục bộ.
Chú ý ở trẻ dưới 5 tuổi tăng áp lực nội sọ gây giãn khớp sọ biểu hiện bằng sự tăng kích thước vòng đầu. Hộp sọ trẻ có hiện tượng giãn tĩnh mạch da đầu, hai mắt to, lồi, gõ có thể nghe tiếng “bình vỡ” là dấu hiệu Macewen. Có thể nghe tiếng thổi trên sọ hoặc ở mắt trong những trường hợp u mạch hoặc dị dạng mạch.
Cận lâm sàng
Soi đáy mắt:
Phù gai thị là triệu chứng khách quan và có giá trị nhất trong hội chứng tăng áp lực nội sọ nhưng không phải trường hợp nào cũng có và thường xuất hiện muộn khi các triệu chứng khác đã rõ ràng. Tùy mức độ của tăng áp lực nội sọ mà gai thị diễn biến theo các giai đoạn khác nhau từ nhẹ đến nặng.
Giai đoạn đầu: Giai đoạn ứ gai biểu hiện gai thị đầy lên so với bề mặt của võng mạc và hồng hơn bình thường. Bờ gai thị mờ dần từ phía mũi đến phía thái dương, mất ánh trung tâm các mạch máu cương tụ.
Giai đoạn phù gai: Bờ vai thị bị xoá hoàn toàn, đĩa thị bị phù sưng trên bề mặt võng mạc, như hình nấm, người ta đo độ lồi này bằng diop (1mm = 3diop) gai thị đỏ hồng tua ra như ngọn lửa. Các mạch máu cương tụ ngoằn ngoèo.
Giai đoạn xuất huyết: Ngoài hình ảnh trên còn thấy những đám xuất huyết ở gai thị và võng mạc.
Giai đoạn teo gai: Giai đoạn cuối cùng, giai đoạn mất bù. Gai thị trở nên bạc màu trắng bệch, mất bóng, bờ nham nhở. Các mạch máu thưa thớt nhạt màu, kèm theo trên lâm sàng thị lực bệnh nhân giảm.
Ở trẻ em dưới 5 tuổi do hộp sọ còn có khả năng giãn nở chút ít thường không có đầy đủ các giai đoạn trên, ít khi thấy xuất huyết gai thị mà thường dần dần teo gai thị.
Phù gai thị trong tăng áp lực nội sọ thường xuất hiện cả hai bên với mức độ có thể khác nhau. Hiếm gặp phù gai đơn độc một bên. Trong u não thuỳ trước trán, có thể gặp teo gai thị bên có khối u và phù gai bên đối diện (hội chứng Foster Kennedy).
Chụp phim sọ thẳng nghiêng:
Có thể thấy giản khớp sọ nhất là trán đỉnh ở trẻ em, dấu ấn ngón tay chú ý vùng đỉnh thái dương, hố yên rộng nhưng thường muộn thấy gian tĩnh mạch trên sọ (bình thường không có), xương vòm sọ có thể mỏng.
Ðiện não đồ:
Không đặc hiệu, nhưng gợi ý khu trú (giai đoạn sớm) và đánh giá độ trầm trọng của tăng áp lực nội sọ, sóng chậm ít hoặc nhiều, có thể cả hai bên bán cầu nhất là giai đoạn muộn.
Chụp động mạch khi nghi ngờ có dấu khu trú (choán chỗ), trong trường hợp tăng áp sọ nặng thì động mạch mất sự mềm mại (mất nếp uốn cong).
Chụp cắt lớp tỷ trọng là xét nghiệm cơ bản cho biết định khu và hình thái như giãn não thất trong úng não thủy, hoặc ngược lại não thất bị dẹt do phù não; khối choán chỗ (u /máu tụ) và hiệu ứng đè ép tổ chức não làm biến mất các nếp nhăn của vỏ não. Cho hình tăng tỷ trọng trong máu tụ, phù (giảm tỉ trọng).
Doppler xuyên sọ:
Tốc độ giòng máu trên 150 mm/ giây là có co mạch.
Xét nghiệm dịch não tủy là chống chỉ định trong tăng áp lực nội sọ, khi trên hai diop chỉ trừ khi nghi ngờ viêm màng não lúc này cần phải chọc dò tư thế nằm, kim nhỏ, lưu nòng, lấy ít dịch để xét nghiệm.
Tiến triển và biến chứng
Ðại đa số tăng áp lực nội sọ tiến triển ngày càng nặng (chỉ trừ tăng lành tính), hậu quả cuối cùng là:
Teo gai thị
Giảm dần thị lực gai thị bạc màu.
Giảm tưới máu tổ chức não
Tổ chức não được tưới máu phụ thuộc vào huyết áp động mạch trung bình và áp lực nội sọ hoặc áp lực tĩnh mạch. Hiệu số giữa áp lực giữa áp lực động mạch trung bình và áp lực nội sọ, bình thường trên 80 mmHg. Khi hiệu số giảm dưới 50 mmHg thì tưới máu não giảm và lúc này mất luôn sự tự điều hòa tại mạch não.
Lọt cực (engagement)
Ðây là một biến chứng nặng, gây tử vong nhanh chóng.
Những dấu hiệu dọa lọt:
Ý thức: Chậm chạp, u ám ý thức đến hôn mê.
Rối loạn trương lực: Tăng trương lực cơ thường khu trú ở vùng cổ nên cổ trở nên cứng, đầu nghiêng về bên, nặng hơn có cơn hố sau đầu ưỡn ra sau, các chi ở tư thế duỗi mạnh và quá sấp ở chi trên.
Rối loạn thần kinh thực vật: Tuần hoàn từ nhịp chậm chuyển sang nhịp nhanh hoặc loạn nhịp nguồn gốc trung ương, huyết áp tăng hoặc không ổn định, cơn phừng mặt, đổ mồ hôi; tăng tần số thở, nhịp thở không đều hoặc thở sò sè do tăng dịch phế quản, phế nang; nhiệt độ tăng hoặc giảm hay nhiệt tăng giảm lộn xộn; nấc cụt.
Lọt nhẹ:
Vẹo cổ kết hợp với nhức đầu lan xuống cùng cổ ở một bên và ít nhiều có cứng gáy.
Lọt nặng:
Các triệu chứng rõ hơn nhiều như tăng trương lực toàn thể, rối loạn ý thức và rối loạn thần kinh thực vật trầm trọng.
Tùy theo vị trí lọt mà cho các triệu chứng khác nhau:
Lọt cực thái dương: Chèn ép thân não do lọt thái dương 5 (T5) qua lỗ Pacchionüi (khe Bichat) gây liệt dây III (sụp mi, đồng tử giãn, lác ngoài, nhìn đôi); cơn mất não (tay duỗi xoay trong, chân duỗi) ; rối loạn thực vật (nhịp tim nhanh, tăng huyết áp, thở nhanh với tăng tiết dịch phế quản) ; rối loạn cảnh tỉnh do đè ép vào hệ thống lưới phát động lên. Tử vong trong 1 – 2 giờ.
Lọt hạnh nhân tiểu não: Thường ở trẻ em có u hố sau, sau thay đổi tư thế nhẹ, thời điểm hay bị là nữa đêm về sáng, đau vùng gáy, hốt hoảng, vật vã, xuất hiện cơn duỗi cứng hố sau của Jackson (đầu ưỡn tối đa và ra sau, tứ chi duỗi cứng) nhưng người bệnh vẫn tỉnh, mạch chậm. Cơn kéo dài 1-2 phút sau đó ngừng tim – ngừng thở.
Nguyên nhân
Tổn thương choán chỗ thường gặp
U não nguyên phát, di căn não, ápxe não.
Chấn thương sọ não
Máu tụ ngoài màng cứng hoặc dưới màng cứng cấp tính, đụng dập não, tụ máu dưới màng cứng mạn.
Tai biến mạch máu não
Xuất huyết dưới nhện, xuất huyết não (bán cầu, tiểu não), nhồi máu não, viêm tắc tĩnh mạch não,bệnh não do tăng huyết áp.
Viêm nhiễm
Viêm màng não, viêm não cấp (viêm não Nhật bản B, herpes, hội chứng Reye…)
Nguyên nhân chuyển hóa
Thiếu O2 não cấp, hạ glucose máu, giảm áp lực thẩm thấu, bệnh não do tăng CO2, rối loạn nội tiết (suy thượng thận cấp, bảo giáp, điều trị corticoide kéo dài).
Úng não thủy
Do tắc nghẽn, do giảm hấp thụ dịch não tủy thường sau viêm màng não, sau chảy máu màng não.
Các nguyên nhân khác
Do dị ứng, nhiễm độc não (chì, thiếc, tetracycline, axit nalixidic; CO ; Ars ; uống quáï nhiều Vitamine A, Corticoide (gây giả u não hoặc còn gọi là tăng áp lực nội sọ lành tính, đóng thóp quá sớm ở một số trẻ.
Điều trị
Ðiều trị nguyên nhân
Ngoại khoa:
Ðặc biệt trong u não, tụ máu do sang chấn, tụ máu và nhũn não rộng ở tiểu não, một số ápxe não.
Nội khoa:
Cần thiết điều trị rối loạn hô hấp, hoặc chuyển hóa, cơn tăng huyết áp duy trì áp lực tưới máu não ( 60 – 80 mm Hg. Kháng sinh trong viêm màng não mủ, ápxe giai đoạn cấp, kháng siêu vi như trong viêm não do herpes simplex (acidovir = zovirax, xem bài viêm não).
Tránh thay đổi tư thế một cách đột ngột.
Ðiều trị triệu chứng
Loại bỏ các yếu tố ngoài sọ:
Giảm áp lực tĩnh mạch: Nằm ngữa và nâng đầu lên khoảng 10-30 0 để tránh đè ép tĩnh mạch cảnh, tránh kích thích vật vã bằng an thần (seduxen) và giản cơ ( myolastan), kiểm soát sớm động kinh (valium,…)
Ðiều trị rối loạn hô hấp để chống thiếu O2 và tăng CO2 (gây giãn mạch), nếu thở máy cần chú ý vì thở máy áp lực dương thời kỳ thở ra làm tăng áp lực tĩnh mạch, giảm cung lượng tim.
Áp lực thẩm thấu hạ nên hạn chế nước và tránh dùng dung dịch nhược trương thẩm thấu.
Chống phù não:
Corticoide: Hiệu quả của nó thấy rõ trong phù do nguyên nhân mạch (vasogénique) như trong u não, ápxe não, chấn thương sọ. Thường dùng dexamethasone (Soludecadron ống 4 mg) lúc đầu bolus 10 mg, sau 4 mg mỗi 6 giờ. Thông thường dùng 16 – 24 mg/ngày hay Synacthène (Tetracosaclide) 1- 2 mg/24 giờ.
Ðiều trị giảm dịch trong não:
Lợi tiểu: Giảm thể tích ngoại bào và giảm áp lực tĩnh mạch, giảm tiết dịch não tủy (ít), Furosemide với liều 1mg/kg tĩnh mạch thì hạ nhanh áp lực nội sọ. Còn dùng liều thông thường 1-2 ống kết quả vừa phải.
Dung dịch ưu trương: Mannitol 20% liều 0,25- 0,5-1,5g/ kg nhưng không quá 5g/kg/24 giờ. Tác dụng của manitol ngắn (3-5 giờ) nên thông thường chuyền 100ml 20% trong 1 giờ (XXX -XXXX giọt/phút) lắp lại mỗi 6 giờ. Không nên dùng kéo dài quá 3-5 ngày để tránh mất nước, độc cho gan – thận.
Glycerol tĩnh mạch 30% 20-40ml ngày 3-4 lần hoặc uống 2g/kg/ngày trong 10-15 ngày, ít phản ứng dội.
Tăng thông khí:
Tác dụng thông qua co mạch do giảm CO2.
Barbituric tĩnh mạch với liều gây mê làm giảm tưới máu và chuyển hóa ở não. Về cơ chế giảm phù của barbituric rất phức tạp (co mạch, an thần, hoặc làm bền màng tế bào….). Trong tăng áp lực nội sọ nặng thì nên kết hợp hô hấp hổ trợ với thiopental 3-5 mg/kg tiêm tĩnh mạch 50 – 100mg lặp lại đến 2 – 4g/ngày đem lại kết quả khá tốt.
from Healthyblog https://ift.tt/2WuaY3w


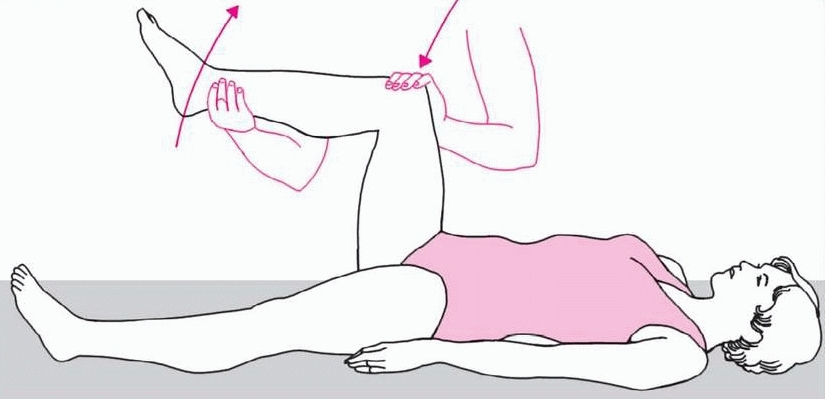 Bình thường cằm bệnh nhân đưa sát được vào ngực.
Bình thường cằm bệnh nhân đưa sát được vào ngực.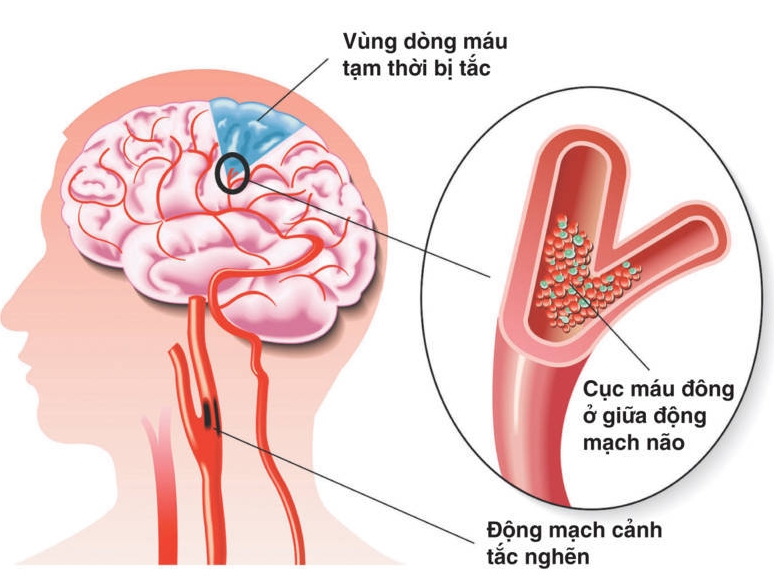




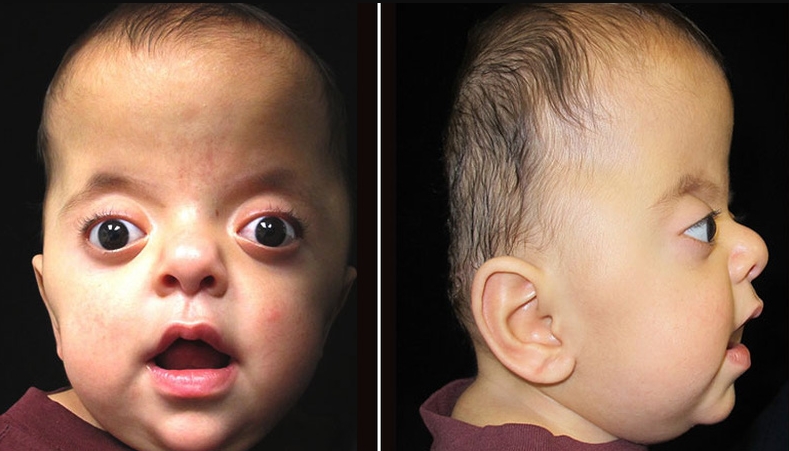
 Trẻ bị mắc hội chứng Apert
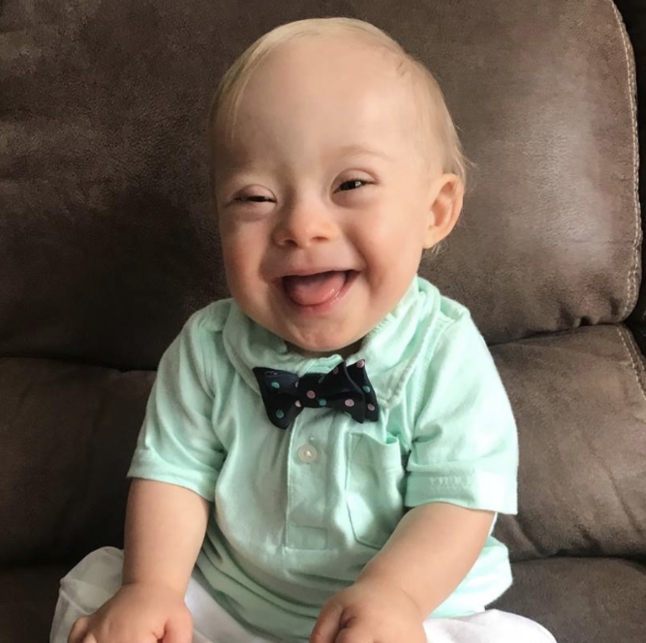
Trẻ bị mắc hội chứng Apert